Детское здоровье
02.04.2026
Краниосакральная терапия: Работа с ритмами ликвора при гидроцефалии и аутизме
В мире альтернативной медицины существует метод, который называют «терапией пяти граммов». Именно такое минимальное давление рук терапевта способно запустить глубочайшие…
02.04.2026
Витаминотерапия: высокие дозы витаминов группы B — за и против
В последние десятилетия концепция «витаминизации» населения претерпела значительные изменения. Если раньше витамины рассматривались исключительно как средство предотвращения тяжелых дефицитных состояний…
20.03.2026
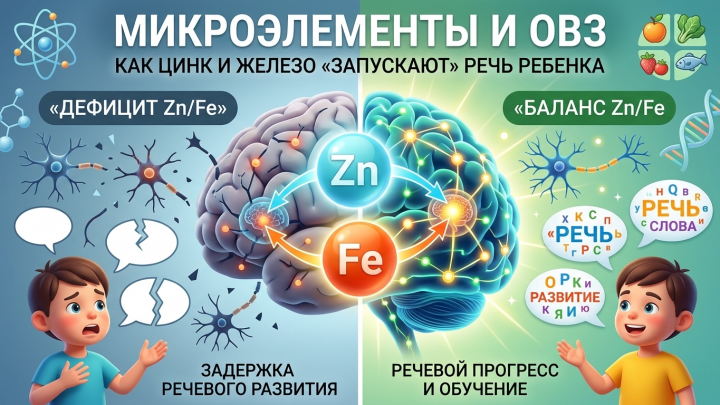
Микроэлементы и ОВЗ: как дефицит цинка и железа «тормозит» развитие реч
Когда ребенок с задержкой психоречевого развития (ЗПРР) или расстройством аутистического спектра (РАС) годами посещает логопеда, но прогресс остается минимальным, причина…
20.03.2026
Меню для нейропластичности: 7 суперфудов, которые помогают мозгу ребенка строить новые связи
Способность мозга меняться, восстанавливаться и создавать новые нейронные пути называется нейропластичностью. Для детей с особенностями развития (РАС, СДВГ, ЗПР) поддержка…
12.03.2026
Сахар и гиперактивность: мифы и реальность влияния простых углеводов на СДВГ
Каждый родитель ребенка с синдромом дефицита внимания и гиперактивности (СДВГ) хотя бы раз слышал совет:
11.03.2026
БГБК диета: основы безглютенового и безказеинового питания при РАС
Для родителей детей с расстройствами аутистического спектра (РАС) вопрос питания часто стоит на первом месте. Одной из самых обсуждаемых и…
02.07.2025
Какие признаки указывают на недостаток микроэлементов в организме у ребенка и взрослого
Микроэлементы и витамины играют ключевую роль в поддержании здоровья, нормального роста, развития и иммунитета.
02.07.2025
Почему у ребенка возникают проблемы с усвоением белка
Белок — важнейший строительный материал для организма ребенка, необходимый для роста, развития мышц, иммунитета и работы всех органов.
04.06.2025
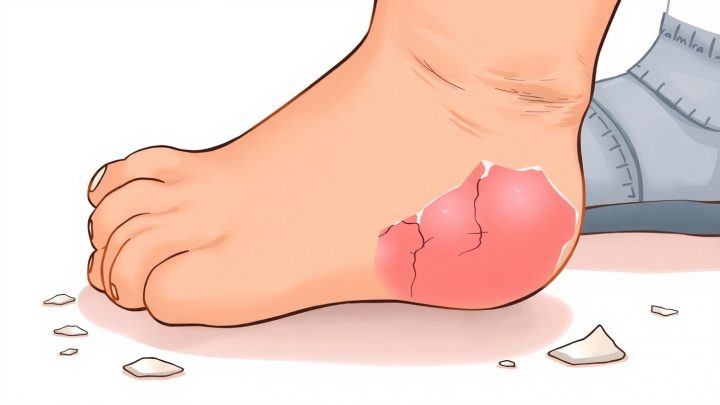
Почему у ребенка шелушатся стопы: причины и как лечить
Шелушение кожи стоп у детей — частая жалоба родителей, особенно в осенне-зимний период или после длительных прогулок.
02.06.2025
Запах у ребенка изо рта. Бить тревогу?
Неприятный запах изо рта у ребенка — явление, которое может встревожить любого родителя. Галитоз, как называют это состояние в медицине,…
01.06.2025
Совместимость витаминов и биодобавок: полное руководство по эффективному приему
Правильное сочетание витаминов и биологически активных добавок играет ключевую роль в их эффективности и безопасности для организма.
31.05.2025
Витамины или сбалансированное питание? Что выбрать для своего ребенка?
Вопрос о том, что важнее для здоровья ребенка — прием витаминов или сбалансированное питание — волнует многих родителей.